
la vacunación moderna comenzó en 1796 con Edward Jenner, quien descubrió que la viruela bovina confería inmunidad contra la viruela humana. Louis Pasteur continuó el trabajo en el siglo XIX, desarrollando las primeras vacunas de laboratorio contra enfermedades como la rabia y el cólera aviar. El siglo XX vio avances significativos, con el desarrollo de vacunas para la poliomielitis, el sarampión, la rubéola y otras enfermedades, y la creación de calendarios de vacunación estandarizados.
Por supuesto los intentos de inmunización comenzaron mucho antes, por ejemplo en el Siglo X (China): Se practicaba la variolación, que consistía en inhalar o frotar las secreciones secas de pústulas de viruela en rasguños de la piel para inducir una forma leve de la enfermedad y, por lo tanto, inmunidad.
La Asociación Médica de Londres se opuso al tratamiento de Jenner con el singular argumento de que con este método los pacientes podrían convertirse poco a poco en ganado vacuno.
1796: Edward Jenner, inspirado por la observación de que las ordeñadoras que padecían viruela bovina no contraían la viruela humana, inoculó a James Phipps con pus de una pústula de viruela bovina. Jenner llamó «vacuna» al método por su origen en la vaca (vacca en latín).

LUIS PASTEUR
Louis Pasteur fue un químico y microbiólogo francés, miembro de la Academia Francesa. Pasteur se convirtió en uno de los fundadores de la microbiología y el creador de la base científica para la vacunación y las vacunas contra el carbunco, el cólera aviar y en 1885 desarrolló la primera vacuna para la rabia, inoculando a un niño llamado Joseph Meister, que había sido atacado por un perro rabioso. Pasteur también puso fin al debate secular sobre la generación espontánea de algunas formas de vida, demostrando experimentalmente su imposibilidad. Su nombre es ampliamente conocido gracias a la tecnología de la pasteurización, que él creó y que más tarde fue bautizada en su honor.
Ya en el siglo XX, Década de 1920-1950: Se desarrollaron vacunas para el tétanos, la difteria, la tos ferina, el tifus y la gripe. Década de 1950: Se desarrolló y se implementó la primera vacuna contra la poliomielitis, seguida por la vacuna oral en 1962.
En los 60 la introducción de las vacunas contra el sarampión y la rubéola llevó a una disminución drástica en los casos de ambas enfermedades. Y en 1974: Se creó la vacuna contra la varicela.
Década de 1980: Se desarrollaron vacunas para la hepatitis B y el virus de la polio.
Década de 1990: Se desarrollaron vacunas contra la hepatitis A y el virus de Haemophilus influenzae tipo b (HiB).
Vacunas modernas y avances
2005: Se desarrolló la primera vacuna contra el virus del papiloma humano (VPH).
En nuestro siglo ante la presencia del virus Covid-19 y la pandemia, las vacunas aplicadas no pasaron por el protocolo de seguridad, pero ante la premura y las muertes provocadas se aplicaron para evitar males mayores.
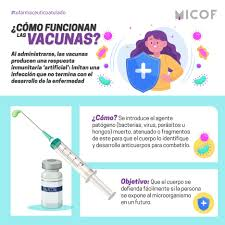
Las vacunas actúan enseñando al sistema inmunitario a combatir una enfermedad en caso de que alguna vez entre en contacto con ella. De este modo se reduce en gran medida el riesgo de contraer una enfermedad grave o de propagar una enfermedad a otras personas. Las vacunas pueden proteger contra una o varias enfermedades. A veces se administran varias vacunas a la vez para proteger frente a varias enfermedades infecciosas.
Las investigaciones indican que cuando en una población hay personas vacunadas contra una enfermedad infecciosa, es mucho menos probable que esta se propague. De este modo se genera protección contra los brotes de enfermedades y, cuando hay un número suficiente de personas inmunes, se puede conseguir la «inmunidad colectiva» o «inmunidad de grupo». Así no solo se protege a los vacunados, sino también, de forma indirecta, a las personas más vulnerables a las enfermedades. Los niños pequeños, los ancianos, las personas con un sistema inmunitario debilitado, los pacientes de cáncer y las personas que no pueden vacunarse por razones médicas están en riesgo cuando las enfermedades empiezan a propagarse por las comunidades, por lo que la vacunación puede ayudar a protegerlas también.







Comentarios recientes